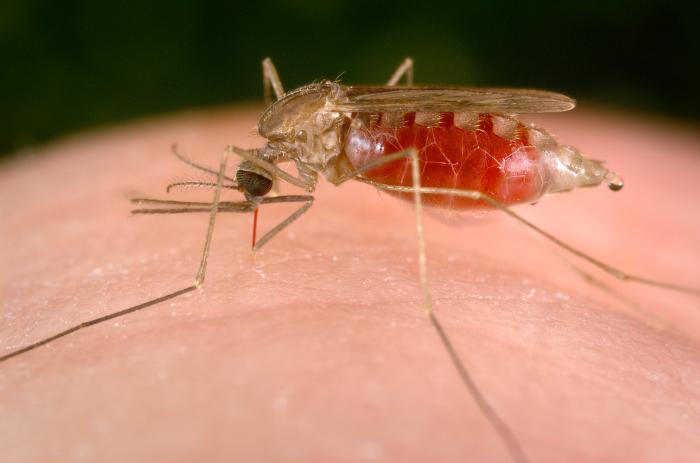
MALARIA
La malaria, también denominada paludismo, es la enfermedad parasitaria más importante del ser humano. Está causada por diversas especies de un género de protozoos llamado Plasmodium que se transmite de un huésped humano a otro a través de la picadura de hembras de mosquitos del género Anopheles. Se producen entre 200 y 300 millones de casos cada año en todo el mundo y alrededor de un millón de muertes anuales, el 90% en África subsahariana y en niños menores de cinco años.
Plasmodium falciparum es el parásito que causa casi todos los casos de malaria grave y complicada. La malaria es una de las principales causas de mortalidad infantil, y en los países en los que todavía es endémica constituye uno de los grandes factores que contribuyen al subdesarrollo. Además, y sobre todo en África subsahariana, es una de las principales causas de morbilidad en forma de anemias crónicas en niños y embarazadas, abortos, bajo peso al nacer y secuelas neurológicas, entre ellas retraso psicomotor. Todo esto, junto con el absentismo escolar y laboral durante las crisis febriles en países donde no existen sistemas de protección social hace que la malaria esté íntimamente ligada con la pobreza.
¿CÓMO SE TRANSMITE LA MALARIA?
El parásito se transmite, generalmente, por la picadura de mosquitos infectados del género Anopheles (lo que se conoce como transmisión vectorial). Existen otras vías de transmisión, aunque son mucho menos frecuentes: la vía vertical (madre a hijo, durante el embarazo) y la transfusional (transfusión sanguínea, accidente de laboratorio, jeringuillas en los adictos a drogas intravenosas). Este tipo de transmisiones suelen ser más habituales en muchos países de África subsahariana, donde muchas mujeres sufren episodios de malaria durante el embarazo que agravan la anemia y que requieren transfusiones de sangre muchas veces de donantes con infección malárica (en la mayoría de estos países las transfusiones son muy inseguras y a los donantes solamente se les hacen las pruebas del VIH).
En el caso de la transmisión vectorial, en el momento de la picadura, la hembra anofelina infectada inocula los parásitos al hombre. Los mosquitos machos no se alimentan de sangre, sino de plantas, por lo que no están implicados en la transmisión de la malaria. Los parásitos que son inoculados por la hembra de Anopheles van a localizarse al hígado, en el que sufren una serie de transformaciones hasta que pasan a la sangre e infectan los hematíes o glóbulos rojos.
SÍNTOMAS DE LA MALARIA
La fiebre es el síntoma de la malaria por excelencia, y el más frecuente. Aunque no viene sola, ya que suele acompañarse de escalofríos, tiritonas, sudoración, cefaleas y dolores generalizados de músculos y articulaciones. Otros síntomas que pueden aparecer sonvómitos y diarrea. Como puede verse los síntomas de la malaria son muy inespecíficos, pudiendo ser similares a una gripe o a una gastroenteritis, por ello conviene ser muy cautos y evitar estas confusiones, especialmente en el caso del paludismo falciparum, ya que puede ser fatal en uno a dos días, provocando un fallo multiorgánico (paludismo grave y complicado) si no se diagnostica y trata precozmente. Por lo tanto, cuando un viajero procedente de áreas endémicas de paludismo comienza con fiebre debemos asumir que tiene paludismo mientras no demostremos lo contrario.
El tiempo que media entre la picadura del mosquito y la aparición del cuadro clínico (periodo de incubación) es de 7 a 14 días para P. falciparum, P. vivax y P. ovale, y de 7 a 30 días para P. malariae, pero puede ser mucho más prolongado en pacientes semiinmunes o en personas que ha estado tomando medicamentos antipalúdicos como quimioprofilaxis. En zonas con alta transmisión palúdica, la presencia del parásito en la sangre no significa necesariamente que el paciente tenga paludismo y la fiebre puede corresponder a otra enfermedad. La forma más grave es el paludismo por P. falciparum (terciana maligna) que puede mostrar un cuadro clínico muy variado que incluye, además de los síntomas clásicos (fiebre, escalofríos, sudoración y cefalea), tos, diarrea, dificultad respiratoria e incluso evolucionar hacia el shock con coagulopatía de consumo, insuficiencia renal y hepática, edema pulmonar y encefalopatía aguda que puede llegar al coma y muerte (paludismo cerebral). El tratamiento rápido es esencial, incluso en los casos leves, porque pueden aparecer de forma repentina complicaciones irreversibles. En los niños no tratados y en los adultos no inmunes la tasa de letalidad es superior al 10%.
DIAGNÓSTICO DE LA MALARIA
La confirmación del diagnóstico se hace por la demostración de los parásitos del paludismo en frotis de sangre y en gota gruesa. Pueden ser necesarios los estudios microscópicos repetidos cada 12 a 24 horas, por la variación del número de parásitos en sangre periférica, sobre todo en la infección por P. falciparum. Incluso, a veces, no se puede demostrar la presencia de parásitos en los frotis de pacientes que han sido tratados en fecha reciente o que están bajo tratamiento.
Existen métodos de diagnóstico muy sensibles como las técnicas de amplificación de ácidos nucleicos (PCR) o mediante la detección de antígenos circulantes del plasmodio (tests rápidos de inmunocromatografía, útiles sobre todo para el paludismo por P. falciparum). Los anticuerpos, demostrables por inmunofluorescencia u otras técnicas, pueden aparecer después de la primera semana de infección y persistir durante años por lo que pueden indicar sólo una infección previa y, por lo tanto, no son útiles para el diagnóstico de la enfermedad actual.
TRATAMIENTO DE LA MALARIA
El tratamiento de las personas infectadas de malaria es indispensable para evitar que actúen como fuente de infección para los mosquitos y de esta forma interrumpir la cadena epidemiológica. En las zonas endémicas es de especial importancia, además del tratamiento, tomar medidas para evitar que los mosquitos piquen a los enfermos (mosquiteros, repelentes, etcétera). Cuando un paciente que reside o procede de una zona palúdica tiene fiebre, es necesario preparar y estudiar una gota gruesa y un frotis de sangre teñidos con Giemsa para confirmar el diagnóstico e identificar la especie del parásito.
Los pacientes con paludismo grave y los que no pueden tomar medicación por vía oral deben recibir tratamiento antipalúdico por vía parenteral. Cuando existen dudas acerca de la posible resistencia del parásito infectante, se debe administrar quinina o quinidina. Actualmente se recomiendan las terapias combinadas con artemisina (TCA). Los derivados de la artemisina son los antimaláricos más potentes y con menos efectos adversos que existen en la actualidad. Su eficacia aumenta al combinarlos con otros fármacos, con lo cual se disminuye, además, la aparición de resistencias al tratamiento.
¿EXISTE ALGÚN TIPO DE VACUNA CONTRA LA MALARIA?
Existen muchos motivos por los que en la actualidad no hay disponible una vacuna contra la malaria que pueda administrarse de forma rutinaria en los programas de vacunación de los países endémicos. El primer motivo esde índole biológico; los parásitos son organismos mucho más complejos que las bacterias y los virus. En el caso concreto del Plasmodium en cada estadio de su ciclo biológico (esporozoito, trofozoito, esquizonte, merozoito) su envoltura antigénica se modifica confundiendo al sistema inmune. Esto dificulta saber cuáles son los antígenos fundamentales que desencadenan una respuesta inmune eficaz.
Pero hay otros motivos. Uno es el hecho de que la malaria y otras enfermedades tropicales no afectan a los países desarrollados, y por tanto, no se destinan suficientes recursos en investigación y desarrollo de medicamentos y vacunas contra estas enfermedades, lo que sumado a los escasos recursos económicos de los países afectados hace que muchas empresas farmacéuticas consideren poco rentable investigar en vacunas contra la malaria.